Estas desigualdades en cuanto al AME tienen un origen multifactorial que, en muchos casos, escapan a las políticas puramente sanitarias y se entrelazan con el resto de desigualdades que afectan a toda la población mundial.
Si los Medicamentos Esenciales han de estar disponibles, accesibles, con la calidad adecuada y a un precio asequible; los múltiples factores podrían agruparse en estas "variables del acceso":
VARIABLES DE ACCESO
- Condicionantes geográficos y socioculturales.
- Factores que afectan al precio del medicamento, a su disponibilidad y accesibilidad, bajo las reglas del comercio internacional.
- Variables asociadas a la Investigación y Desarrollo.
- Factores de calidad y seguridad de los fármacos.
- Factores relacionados con el Uso Racional.
- Factores que afectan al desarrollo de políticas públicas que vinculan a los Estados con responsabilidad en garantizar el acceso a la salud.
CONDICIONANTES GEOGRÁFICOS Y SOCIOCULTURALES
La localización geográfica es un elemento determinante cuando hablamos de accesibilidad y disponibilidad
a los sistemas de salud en general y a los medicamentos en particular. La falta de
infraestructuras y medios de transporte, la localización de comunidades dispersas; hace que
 muchas poblaciones no tengan posibilidad de acceder a los escasos servicios
de salud que ofrecen sus países, permaneciendo excluidos del sistema
público de salud que teóricamente tendría que ser para todos. La
distribución de los medicamentos y la existencia de industria local,
condicionada obviamente por las infraestructuras del país, son pues, factores
implicados en el acceso geográfico de los medicamentos, especialmente
si nos centramos en áreas rurales. Las diferencias de acceso geográfico
entre zonas urbanas y rurales pueden llegar a ser enormes.
muchas poblaciones no tengan posibilidad de acceder a los escasos servicios
de salud que ofrecen sus países, permaneciendo excluidos del sistema
público de salud que teóricamente tendría que ser para todos. La
distribución de los medicamentos y la existencia de industria local,
condicionada obviamente por las infraestructuras del país, son pues, factores
implicados en el acceso geográfico de los medicamentos, especialmente
si nos centramos en áreas rurales. Las diferencias de acceso geográfico
entre zonas urbanas y rurales pueden llegar a ser enormes.
Ilustrativamente, algunos datos aportan importantes diferencias en el acceso a la salud de las comunidades rurales frente a las zonas metropolitanas; la Tasa de Mortalidad Maternal, la concentración de la pobreza y pobreza extrema, o la falta de satisfacción de las necesidades de medicamentos se ceban en las áreas rurales frente a las urbanas, en la totalidad de los países del Sur.
Entre las medidas propuestas por la OMS para mejorar la equidad en la disponibilidad entre zonas rurales y urbanas, cabe citar las siguientes:
- Concesión de licencias e incentivos para mejorar la red de distribución.
- Médicos como dispensadores allá donde no existen establecimientos para ello.
- Implantación de planes farmacéuticos comunitarios.
Género: la invisibilidad de los problemas de salud de las mujeres
Hablar de género no es hablar de sexo femenino. El sexo diferencia biológicamente a los hombres de las mujeres mientras que un análisis de género implica el análisis de las normas, las creencias, los derechos, las obligaciones y las relaciones que sitúan a hombres y mujeres de forma diferente en el conjunto de la sociedad. Dichas relaciones son de poder y sitúan al conjunto de las mujeres en una posición de desigualdad respecto a los hombres.
El acceso a la salud por parte de las mujeres es inequitativo por factores que son explicados por el género y que influyen de una manera injusta: patrones de socialización, roles familiares, obligaciones, expectativas laborales, tipos de ocupación, etc. Como dato significativo el 70% de la población que vive con un dólar o menos al día, son mujeres o niñas2. La denominada "feminización de la pobreza", la subordinación a los hombres de su entorno que pueden decidir si acude o no al centro de salud, la violencia tanto física como psicológica, las enfermedades de transmisión sexual,... suponen graves barreras de acceso a los medicamentos, y por tanto a la salud de las mujeres y niñas en los países empobrecidos.

Una mujer que casi fallece durante su último parto puede que necesite usar anticonceptivos por prescripción médica. Sin embargo, su sociedad, su religión, su marido o incluso su madre o hermana pueden culparla por tratar de evitar futuros embarazos. En consecuencia a pesar de existir un centro de salud que cuenta con recursos humanos y materiales para el asesoramiento en planificación familiar, esta mujer no lo utilizará, salvo que se preste atención a las barreras de género que hacen que anteponga prejuicios y tabúes a su salud.
Las mujeres no están en igualdad de condiciones respecto a los hombres en el acceso a la salud. Las políticas de salud a menudo perpetúan los estereotipos sexistas y no consideran las circunstancias socioeconómicas y de otra índole de las mujeres, ni tienen plenamente en cuenta la falta de autonomía de las mujeres respecto de su salud3.
Poblaciones indígenas y minorías étnicas
Como un indicador de la inequidad en cuanto al acceso a la Salud entre los pueblos indígenas y los demás habitantes de un territorio; la esperanza de vida puede presentar una diferencia de hasta 20 años. De igual forma la mortalidad infantil puede ser hasta 10 veces superior en el caso de los pueblos indígenas o las minorías étnicas.
Otra importante variable sociocultural a tener muy en cuenta es el idioma, las diferentes lenguas empleadas por la población indígena dificultan de un modo importante el acceso a la salud.
Se hace necesario contar con sistemas de salud apropiados e integradores para el contexto indígena. Los modelos de atención de la salud deben tener en cuenta el concepto indígena de salud, preservar y fortalecer los sistemas de salud indígenas y la medicina tradicional como estrategia para aumentar el acceso y la cobertura de la atención de la salud.
Guerra y desequilibrio sociopolítico
Tras procesos de crisis sociopolítica (guerrillas, gobiernos inestables, sociedades militarizadas, grupos terroristas y paramilitares), la población queda paralizada y recelosa ante cualquier proceso asociativo y de trabajo comunitario que facilite los trabajos encaminados a mejorar el acceso a la salud o la calidad de vida.
En Guatemala, tras 36 años de una guerra civil que terminó con los acuerdos de paz de 1996, aún la población indígena manifiesta tener miedo a organizarse, algo necesario en una comunidad para establecer servicios de atención primaria4.
Tras una guerra civil, la población tiene miedo, no confía en las autoridades y en muchas ocasiones prefieren no acceder a los servicios públicos, entre ellos los de salud.
EL PRECIO DEL MEDICAMENTO. LAS PATENTES Y ACUERDOS ADPIC
La Organización Mundial del Comercio (OMC) institución internacional creada en 1995, y en la que están integradas a fecha de hoy 157 países, rige y se ocupa de las normas que rigen el comercio entre los países, a nivel mundial. Para cualquier país es, a priori, importante ser miembro de la OMC, pues aquellos que no lo son, no pueden vender libremente sus productos en el mercado internacional, y han de establecer y acoplarse a normas específicas con cada país o grupo de países compradores, y por lo tanto más complejas. Pertenecer a la OMC implica como contrapartida respetar todas sus normas. Es decir, para poder vender plátanos o café -productos que son fuente de ingresos importantes para muchos países empobrecidos o en vías de desarrollo- hay que por ejemplo, como contrapartida, respetar normas sobre patentes farmacéuticas, para las que no están preparados estos países. La OMC es uno de los pocos organismos internacionales con autoridad efectiva para imponer sanciones a un país si este es denunciado por incumplimiento.
¿Qué es la propiedad intelectual?
Es una forma de propiedad que se aplica a cosas intangibles, como los derechos de autor, las marcas o las patentes. Entre los acuerdos multilaterales firmados por los países miembros de la OMC existe un acuerdo denominado Acuerdo sobre los Aspectos de Propiedad Intelectual Relacionados con el Comercio (ADPIC, o TRIPS, en sus siglas en inglés) que regula, entre otros,las patentes de los medicamentos.
¿Qué es una patente?
Una patente es un privilegio concedido por un estado a un laboratorio
farmacéutico a cambio de revelar un descubrimiento. El privilegio consiste
en una exclusiva -un monopolio-de comercialización durante
varios años, en la actualidad 20. El descubrimiento debe
cumplir 3 requisitos:
- Novedad (no conocido).
- Innovación (un invento, no algo natural).
- Aplicación industrial.
¿Para qué sirven las patentes?
- Permiten al titular poner un precio al producto superior al que le permitiría un mercado competitivo.
- Recuperar los gastos incurridos en la investigación.
Esto significa que una empresa produce y vende en exclusiva el medicamento patentado durante 20 años al precio libre, permitiendo incluso mantener precios elevados en países donde no hay posibilidad de adquirir medicamentos.
La competencia entre productores influye decisivamente en la reducción de los precios, como se ha demostrado con los tratamientos genéricos contra el SIDA, cuyo precio se ha reducido de 10.000 dólares al año en el año 2000 a 130 dólares al año en la actualidad. En ausencia de patentes, los productores compiten por hacerse un lugar en el mercado, para lo cual reducen los precios todo lo que pueden.
Ante la presión de países pobres y ONGD, el 14 de noviembre de 2001 la OMC adoptó la Declaración de DOHA. En ella, se incluyen dos salvaguardas a los ADPIC, con el fin de que las poblaciones de los países más pobres del mundo tengan derecho al acceso a medicamentos:
- Licencias obligatorias: Un país tiene derecho a otorgar una licencia de fabricación o
de importación sin el consentimiento del titular de la patente, en ciertas circunstancias
para el interés general del país, como el grave deterioro de la salud pública. Requisitos:
- Negociación previa con el titular de la patente (excepto en caso de emergencia nacional).
- El alcance y duración de la licencia se limitarán a los fines para los que hayan sido autorizados.
- El titular de los derechos recibirá una remuneración adecuada.
- Importaciones paralelas: Es el derecho a importar de otros países los medicamentos originales bajo patente, cuando el precio de comercialización es más bajo.
INVESTIGACIÓN + DESARROLLO, ENFERMEDADES OLVIDADAS
Es indudable la contribución de la industria farmacéutica en la investigación, desarrollo e innovación (I+D+i) de remedios que contribuyen en la mejora de la calidad de vida de las personas, en tanto ponen a nuestro alcance nuevos medicamentos para el tratamiento de dolencias y enfermedades que podamos sufrir a lo largo de nuestras vidas.

Caso aparte lo constituyen, por un lado, las enfermedades llamadas raras, dolencias que afectan a un número muy limitado y, generalmente, muy pequeño de personas que "raramente" constituyen un objeto interesante, desde el punto de vista comercial/económico, para invertir y poner en marcha la maquinaria I+D+i. Los medicamentos que, eventualmente, salen a la luz para tratar ese tipo de dolencia pasan a llamarse medicamentos huérfanos ya que carecen prácticamente de población susceptible de necesitarlos/consumirlos.
Por otro lado, las enfermedades olvidadas; enfermedades que, aún afectando a un gran número de seres humanos y en muchos casos con consecuencia fatales, tampoco constituyen un objeto interesante para la activación de la maquinaria I+D+i de la industria farmacéutica. En la actualidad 8.000 personas mueren en el mundo por estas enfermedades.
En este caso porque estas enfermedades afectan por regla general a poblaciones del Sur, es decir, en los países empobrecidos de nuestro planeta y, por consiguiente, los medicamentos potencialmente creados no pueden, por regla general, ser adquiridos por los potenciales beneficiarios ni por los estados que, al menos teóricamente, son los encargados de administrar los servicios sanitarios elementales a su población, entre ellos el acceso a los tratamientos que necesita la población.
Dentro de las enfermedades catalogadas como olvidadas se encuentran: la enfermedad de Chagas, la enfermedad del sueño (tripanosomiasis africana), la leishmaniasis, la malaria, la tuberculosis o la pandemia de SIDA; para todas ellas el tratamiento es caro, ineficaz o, simplemente, inexistente. En algunos casos no existe tan siquiera método de diagnóstico.
En el caso, por ejemplo, de la malaria utilizar las pruebas rápidas de diagnóstico es importante por dos razones: En primer lugar, un diagnóstico precoz puede evitar que la malaria evolucione a la forma grave y potencialmente mortal de la enfermedad. En segundo lugar, permite tratar solamente los casos confirmados, evitando la aparición de resistencias al medicar a personas con síntomas parecidos que no tienen la enfermedad5.
La "carga de enfermedad" es la medida de las pérdidas de salud para una población, que depende de la frecuencia y de los efectos mortales, discapacitantes o generadores de mala salud que origine. Muchos países del Sur soportan esta carga de forma brutal.
Estas enfermedades afectan de manera crónica o mortal a una parte importante de la población activa, por lo que los efectos económicos y sociales de estas patologías condenan a países y sociedades enteras a la pobreza y a bajos índices de desarrollo humano (IDH).
Salvo casos excepcionales y para la mayoría de las dolencias citadas, la industria farmacéutica y los estados desarrollados miran para otro lado a la hora de acometer una solución eficaz.
Algunos ejemplos de estas iniciativas existentes para combatir estas enfermedades son: la alianza Sanofi Aventis, o Pfizer, con la Iniciativa Medicamentos para Enfermedades Olvidadas -entidad sin ánimo de lucro impulsada por el Instituto Pasteur y Médicos Sin Fronteras- para el desarrollo de un tratamiento eficaz y asequible para la malaria; o la alianza para el desarrollo de una vacuna contra esta temible enfermedad establecida, entre otros por GlaxoSmithKline Biologicals con Malaria Vaccine Initiative -también una entidad sin ánimo de lucro promovida por la Fundación Bill y Melinda Gates-.

Es hora, lo es hace tiempo, de que los estados comprometidos en alcanzar los Objetivos de Desarrollo del Milenio acometan la consecución definitiva de buena parte de ellos, actuando en este campo de forma decidida, lo que contribuiría de forma importante en reducir las consecuencias de estas enfermedades en la mortalidad infantil y materna (ODM 4 y 5), combatir de forma eficaz estas enfermedades (ODM 6) y proporcionar una posibilidad de acceso a tratamientos a las personas (ODM 8).
Para ello es necesario analizar y priorizar el papel de la industria farmacéutica en general y para con estas enfermedades en particular; la financiación pública en este campo; sacar conclusiones y establecer el modo de que las cuentas puedan seguir saliendo (las cuentas empresariales) pero el resultado final y el impacto real sobre la Salud de las personas sea radicalmente distinto al actual.
Es difícil admitir que buena parte de la inversión de la industria farmacéutica vaya destinada a publicidad y marketing (por encima, en muchos casos, de la propia inversión en I+D+i) y que esta no vaya precisamente ligadas a problemas de salud que afectan y matan a tantos millones de personas cada año; y sí a la solución de "problemas" como la alopecia, la obesidad o la disfunción eréctil.
No se trata simplemente de un tratamiento demagógico del problema; la mejora de las condiciones de Salud de las personas influye en su rendimiento en todos los ámbitos de la vida (rendimiento académico, laboral, etc.), esto mejorará indudablemente las condiciones sociales, laborales y, finalmente, económicas de estas poblaciones permitiéndoles acceder, cada vez más y mejor, a bienes y servicios que antes tenían negados, entre ellos la adquisición de los propios medicamentos, más allá de estos que ahora necesitan desesperadamente.
El único problema es que, todo ello, supone una inversión con resultados a medio/largo plazo que, desde el punto de vista empresarial y analizando los riesgos asociados, puede parecer inasumible, pero ahí debería aparecer el concurso de los estados (todos, del Norte y del Sur) que sean capaces de articular medidas que minimicen esos potenciales riesgos (además de "dirigir" el destino de la financiación pública en este campo) de forma que estimulen estas inversiones.
Fortalecer las alianzas creadas para el caso de la lucha contra la Malaria y crear otras nuevas para las otras enfermedades sería una excelente vía de solución al problema de las enfermedades olvidadas y una no menos excelente ocasión de los Estados firmantes de la Declaración del Milenio para dar un empuje definitivo a la consecución de los ODM. Los relacionados con la Salud, y todos los demás (comenzando por el ODM 8) porque la experiencia nos dice que los avances en unos repercuten directamente en los demás. Tener unos razonables niveles de Salud repercute en la pobreza, la educación, y por tanto en los avances sociales en materia de Género, en obtener y mantener un entorno medioambientalmente adecuado, etc.
LA CALIDAD EN LOS MEDICAMENTOS
La sociedad tiene claro el concepto de calidad de la mayoría de los artículos que compra, sean alimentos, televisores o autos, pero no siempre se da cuenta de que también existen diferencias de calidad en los medicamentos.
El problema de la calidad de los medicamentos es complejo. ¿Qué se entiende por calidad del medicamento? ¿Cómo lograrla y asegurarla?

El concepto básico de calidad
Es universalmente admitido que el concepto de calidad de un medicamento incluye dos características básicas: eficacia y seguridad.
La eficacia se define como la capacidad de un medicamento para obtener la acción terapéutica buscada en tiempo y forma. Un medicamento se entiende que es seguro si los riesgos que tiene para el paciente resultan aceptables en términos de un análisis de riesgo-beneficio. De forma más general se entiende que un medicamento es de buena calidad cuando satisface una cierta necesidad médica, en forma adecuada.
Aunque la eficacia siempre fue un objetivo en la investigación farmacéutica, la seguridad no aparece hasta tiempos relativamente recientes.
En el libro (Seguridad y Medicamentos), Carlos Vallvé explica el origen histórico de la actual obsesión de la industria farmacéutica innovadora por el tema de la seguridad de los medicamentos, a raíz del caso de la Talidomida en Alemania en los primeros años de la década de los 60. Su uso para el tratamiento de los vómitos en el embarazo produjo graves malformaciones en los hijos de las mujeres tratadas. La consternación mundial por la catástrofe una ola de investigaciones y estudios tendientes a mejorar y multiplicar las pruebas de seguridad de los medicamentos.
Condiciones de la calidad: el enfoque dominante
El enfoque tradicional señalaba tres condiciones de calidad: Identidad, Valoración y Pureza. Según este enfoque, si un medicamento contiene realmente la sustancia activa correspondiente, con la concentración y purezas debidas, es considerado de buena calidad, pero este enfoque es incompleto, hay que tener en cuenta que existen varios factores que pueden afectar la bioequivalencia de los medicamentos. En efecto, la investigación farmacológica establece que dos medicamentos pueden tener la misma sustancia activa, con la misma valoración y pureza, y sin embargo no ser igualmente efectivos o seguros, es decir, no ser de la misma calidad.
Buenas prácticas en su elaboración
Para que un medicamento pueda considerarse de buena calidad debe estar elaborado con procedimientos técnicos adecuados que cumplan en forma estricta normas internacionales de fabricación.
Calidad de los Aditivos
La calidad de los aditivos utilizados es indudablemente una condición de la calidad del medicamento. Este tema, prácticamente ignorado, es muchas veces la causa de los problemas de bioequivalencia; el origen está en los excipientes.
Estabilidad
Otro de los requisitos de calidad de un medicamento es su estabilidad, es decir, que conserve sus propiedades químicas y terapéuticas a lo largo de todo el período en el que está en uso tanto en farmacias como en centros sanitarios. Deficiencias en los sistemas de conservación (la ruptura de la cadena de frío) o en el tipo de envase utilizado (calidad del PVC) pueden ocasionar problemas en la estabilidad de un medicamento.
Por ejemplo, el envase del medicamento original que contiene Tamoxifeno, por sus especiales características garantiza la estabilidad del producto hasta la fecha de vencimiento. Si fuera expuesto a las radiaciones visibles o no visibles, su molécula se transforma de tal forma que provoca un efecto contrario al esperado; pasa de inhibir el crecimiento de cierto tipo de tumores a favorecer su desarrollo.
Con frecuencia se opina sobre el precio mayor o menor de los medicamentos, pero raramente se escuchan exigencias en favor de una mayor calidad de los mismos. Sin embargo, no todos los medicamentos que se suministran en el mundo satisfacen los estándares habituales de calidad.
La calidad de los productos farmacéuticos es una preocupación mundial, y la falta de sistemas fiables dirigidos a asegurar la calidad de los medicamentos en muchos países en desarrollo a menudo contribuye a la propagación de las enfermedades, especialmente aquellas que han desarrollado resistencia a los medicamentos tradicionales de primera línea.
Según estimaciones de la OMS, el 10% de los medicamentos que se venden en el mundo son falsos. En los países desarrollados el porcentaje de medicamentos falsificados alcanza el 1%, mientras que en los países en desarrollo supone hasta un 50%. Entre el 50 y el 90% de las muestras de antipalúdicos no superan las pruebas de calidad.
Cuando se habla de medicamentos de baja calidad es inevitable hacer alusión tanto a los medicamentos sub-estándar, como a los falsificados y a los medicamentos caducados; en los que o bien la eficacia, o bien la seguridad o ambas, pueden quedar comprometidas.
Medicamentos sub-estándar
Muchos productos de calidad inferior se producen en un país y son exportados a otros, esta situación se agrava en la mayoría de los casos por la deficiencia de las leyes y la vigilancia, son los llamados medicamentos sub-estándar con destino a lugares con pocos recursos. Este es un problema que no puede ser ignorado por más tiempo.
La circulación en países en vías de desarrollo de medicamentos que están por debajo del estándar es una preocupación seria, tanto clínica como de salud pública. Los problemas incluyen una concentración inadecuada de principios activos tanto baja como alta, contaminación, una mala calidad de los principios activos, poca estabilidad y un empaquetamiento inadecuado.
Las causas son múltiples: Los medicamentos fabricados para exportación no están regulados con los mismos estándares que aquellos para consumo interno, mientras las agencias reguladoras de países en desarrollo no están lo suficientemente preparadas para enfrentarse al problema. Recientemente se han establecido un número de iniciativas para encarar el problema, la más notable de ellas el programa de pre-calificación de la OMS.
Es necesaria una mayor acción para promover que los gobiernos de países desarrollados no toleren que se exporten productos farmacéuticos de baja calidad a los países menos favorecidos, mientras que los gobiernos de países empobrecidos deberían mejorar su habilidad para detectar medicamentos inferiores.
Medicamentos falsificados

Según la Organización Mundial de la Salud (OMS), los medicamentos falsificados son aquellos que incluyen información falsa acerca de su identidad u origen. Estos fármacos pueden caracterizarse por el uso inadecuado del ingrediente activo correspondiente, la utilización de un ingrediente activo más barato, la omisión de la sustancia activa o la inclusión de sustancias tóxicas.
La disponibilidad de medicamentos falsificados ya ha alcanzado proporciones preocupantes en muchos países de bajos ingresos, sus consecuencias negativas para la prevención y el tratamiento de enfermedades incluyen resultados deficientes de los tratamientos o su fracaso, la perdida de confianza en los cuidados de salud, la resistencia a los antibióticos y el envenenamiento por ingredientes dañinos.
Estos medicamentos son muy baratos de fabricar y se utilizan, sobre todo, para tratar enfermedades como la tuberculosis, la malaria y el SIDA.
La Oficina de Naciones Unidas contra la Droga y el Delito (UNODC), denuncia que África occidental es la zona de mayor incidencia de este comercio ilegal, que priva a las personas de tratamientos adecuados y que además puede aumentar la resistencia de las enfermedades a los fármacos. La mayoría de esas medicinas contienen muy poco o ningún componente activo y proceden del sur y del este de Asia, aunque también hay industrias implicadas en la región.
Un ejemplo de los efectos de los medicamentos falsos en la salud humana es lo ocurrido en Níger durante una campaña de vacunación contra la meningitis, con una partida de vacunas falsas procedente de Nigeria y que causó más de 2.500 muertes.

Un medicamento caducado es, por definición, aquel que ha sobrepasado su fecha limite de caducidad, entendiendo por esta el momento límite supuesto en que el producto aún se ajusta a sus especificaciones, siempre y cuando se haya almacenado correctamente. Cuando esta fecha se rebasa pueden producirse alteraciones en las propiedades de los mismos con distintas consecuencias potenciales:
- Químicas: Cada ingrediente activo puede variar su integridad química y la potencia declarada. (Disminución del efecto).
- Físicas: Pueden alterarse algunas propiedades físicas origina les: apariencia, uniformidad, disolución, color, etc. (Cambios en la apariencia).
- Microbiológicas: Puede afectarse la esterilidad o la resistencia al crecimiento bacteriano.
- Terapéuticas: Pueden modificarse los efectos terapéuticos. (No hacer efecto).
- Toxicológicas: Pueden ocurrir cambios en la toxicidad por for mación de productos tóxicos. (Envenenamiento).
Es necesario facilitar y fortalecer los sistemas de control de calidad de los medicamentos para mejorar la salud pública. Se debe alentar la de colaboración entre países para alcanzar este objetivo, proporcionando asistencia técnica y desarrollando programas de formación adecuados en base a métodos simples, rápidos y de bajo costo para la detección de componentes y el control eficiente de la calidad en toda la cadena de suministro.
El uso racional de medicamentos implica que los pacientes reciben medicación adecuada a sus necesidades clínicas, en las dosis correspondientes a sus requisitos individuales, durante un periodo de tiempo adecuado y al menor coste posible para ellos y para la comunidad (OMS 1985). Es decir, que los medicamentos se usan de manera segura, eficaz y económica.
Desafortunadamente este no es el caso en la mayoría de las ocasiones. Más del 50% de medicamentos se recetan, dispensan o venden, de forma inadecuada y el 50% de los pacientes que los toman lo hace de forma incorrecta. Este uso irracional de medicamentos puede dar lugar a reacciones adversas evitables, malgasto de recursos en lugares donde ya son escasos o, a veces, hasta perder la utilidad terapéutica por no ajustarse a las pautas prescritas.
RAZONES DEL USO IRRACIONAL
- La falta de conocimientos, habilidades o información independiente. A menudo la única información que reciben los médicos proviene de la industria farmacéutica. La industria trata de convencer al personal médico usando técnicas que pueden anteponer los intereses económicos a los intereses del paciente.
- La disponibilidad sin restricciones de medicamentos. Los mecanismos de control y regulación de los gobiernos no son suficientes para evitar la venta inadecuada de medicamentos, con lo que en ocasiones puede ocurrir que no exista una monitorización adecuada de su uso.
- El exceso de trabajo del personal sanitario, bien por falta de recursos humanos o bien por impagos por parte de los gobiernos hace que sea difícil la coordinación entre ellos y que les deje poco tiempo para la formación profesional, necesaria para garantizar su independencia profesional.
- La promoción inadecuada de medicamentos hace que muchos medicamentos lleguen a manos del público sin que se pueda garantizar la correcta asistencia sanitaria.
- Las ventas basadas en el ánimo de lucro y no en la promoción de un bien esencial al que todos tendríamos que tener acceso. Buena parte de la población sigue estando excluida.
El problema del uso irracional se está extendido a nivel mundial. Podemos contribuir a la mejora mediante el apoyo a los países en la implementación y monitorización de una estrategias para la promoción del uso racional entre el personal sanitario y los consumidores.
El desarrollo de guías de tratamiento clínico, las listas de medicamentos esenciales, los programas educacionales y otros mecanismos sirven para promover y apoyar el uso racional por parte del personal sanitario.
Las guías de tratamiento clínico ayudan en la selección de medicamentos para una determinada patología, basado en el conocimiento científico y clínico y consensuado por un equipo especialista de sanitarios; reducen el número de medicamentos posibles a un número de opciones ajustadas al contexto y posibilidades de cada zona o región, siempre teniendo en cuenta la eficacia, seguridad y coste de los medicamentos seleccionados.
Mediante los programas sanitarios se apoya la labor del personal sanitario y a la vez se fomenta la participación de las comunidades ampliando conocimientos y contribuyendo a la mejora de la buena salud comunitaria.
Es importante también establecer sistemas efectivos de información del medicamento, incluyendo la medicina tradicional, que sean accesibles para el público en general y que faciliten la transmisión de conocimientos y promuevan el uso racional de los medicamentos.
Reforzando las distintas vertientes del uso racional -social, sanitaria y económicase trata de asegurar que los medicamentos aporten el máximo beneficio a quien los usa, minimizando el riesgo de efectos adversos, disminuyendo el gasto sanitario y favoreciendo la buena gestión del tiempo de aquellos sanitarios involucrados en su utilización.
LAS POLÍTICAS PÚBLICAS DE MEDICAMENTOS
Las Políticas de Medicamentos se pueden definir como estrategias que llevan a cabo los gobiernos para conseguir mejorar o avanzar en el acceso a medicamentos de su población.
El "acceso a medicamentos" no es un término que se refiera sólo al aspecto físico como tal, el hecho de tener un medicamento a mano, sino que abarca mucho más. El medicamento no se puede considerar como un ente aislado dentro del sistema de salud, éste es una parte integrada en el mismo y como tal ha de tenerse en cuenta. Son tres los puntos clave del acceso a medicamentos:
- Que sean seguros, eficaces y de alta calidad.
- Que se haga un uso racional de los mismos por parte de los sanitarios y la población.
- Que los medicamentos esenciales sean accesibles, que la población pueda y tenga oportunidad de usarlos, estén donde estén.
Para que sean seguros, eficaces y de alta calidad se han de tener en cuenta distintos factores de cada país: los mecanismos de regulación y calidad de dichos medicamentos, los recursos humanos, la investigación y la monitorización y evaluación.
El que se haga un uso racional de los medicamentos va a depender de cada uno de los actores que "tocan" los medicamentos a lo largo de la "vida" del mismo: desde su fabricación y venta hasta conseguir que el paciente haga un uso adecuado del mismo.
En 1988 la OMS elaboró una guía de cómo crear e implementar una política nacional sobre medicamentos, creada para asistir a los países miembros en la selección y compra de medicamentos esenciales de buena calidad y para contribuir a la educación y apoyo en diferentes aspectos de los programas farmacéuticos.
La guía considera unos objetivos generales a alcanzar: acceso, calidad y uso racional. Los objetivos generales se desglosan en objetivos más específicos que se relacionan de manera directa o indirecta con alguno de los objetivos generales: selección de medicamentos esenciales, precios asequibles, formas de financiación, puntos de venta, regulación y certificación de la calidad, uso racional, investigación, recursos humanos, monitorización y evaluación.
Algo que evidencia las grandes diferencias entre los países en vías de desarrollo y los países de renta alta es el dinero destinado a la financiación de los Sistemas Públicos de Salud. Los países desarrollados destinan una proporción mucho mayor de su PIB a financiar los sistemas de salud. Es por ello importante que desde los países desarrollados se apoye la financiación de los Sistemas Públicos de Salud de los países con menos recursos para tratar de ampliar la cobertura del sistema sanitario público a través de una mejora en la gestión.
Otro punto importante a considerar en la ampliación de la cobertura sanitaria es conseguir llegar a los pueblos más aislados y desfavorecidos, integrando y haciendo partícipes a los miembros de estas comunidades y teniendo en cuenta sus sistemas tradicionales de salud.
Mapa gasto público en salud.
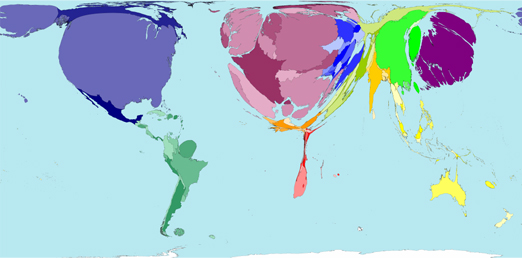 Fuente: www.worldmapper.org
Fuente: www.worldmapper.org





